|
حرفه وطن |
مشکلات رایج در روزه داری و درمان آن ها از آن جا که در طی ساعات طولانی روز، روزه داران از خوردن و آشامیدن امساک می نمایند در خیلی از اوقات دچار مشکلات ناخواسته ای می گردند که در صورت عدم توجه، می تواند ادامه روزه داری را برای آنان ناممکن نماید. از مهمترین مشکلات می توان به موارد ذیل اشاره نمود: یبوست یکی از مشکلات ایجاد شده در طول روزه داری ماه مبارک رمضان یبوست است که خود باعث ایجاد هموروئید، فیسور(شکاف و زخم دردناک در مقعد) و اجابت مزاج دردناک مدفوع می شود. علل: از علت های ایجاد یبوست می توان به موارد زیر اشاره کرد:
موضوعات مرتبط: بهداشت، بیماری و واکسن، دارو، ، برچسبها: ادامه مطلب
آيا ميدانيدكه نیکوتین یک ترکیب آلی نیتروژندار است که بیشتر در گیاهانی مانند تنباکو و در اندازههای کمتر در گوجهفرنگی، سیبزمینی، بادمجان و فلفلسبز یافت میشود. ۰٫۳ تا ۵ درصد گیاه خشک تنباکو را نیکوتین میسازد و یک زهر اثرگذار بر سامانه عصبی است که در بسیاری از حشرهکشها به کار میرود. نیکوتین در اندازههای کمتر یک انگیزندههای زیستی (محرکهای زیستی) است و سبب اعتیاد و بسیاری از ویژگیهای روانی دود تنباکو است. نیکوتیننیکوتین در اندازههای کم یک انگیزندهاست که سبب افزایش هوشیاری، حافظه و فعالیت میشود ولی در اندازههای بیشتر به افزایش تپش قلب، فشارخون و کاهش اشتها میانجامد. نیکوتین هم انگیزنده و هم پریشان کنندهاست و اثر آن بر اساس شیوهٔ مصرف آشکار میشود. پژوهشها نشان میدهند که همانگونه که اندازههای کم اثر انگیزندگی دارد در اندازههای بیشتر سبب افسردگی میشود. عضوی از گیاهان خانواده ی «سایه ی شب» است و بین ۰.۶ تا ۳ درصد جرم سیگار را تشکیل می دهد. تماس با فرم خالص این مایع در کمتر از چند ساعت باعث مرگ می شود چون نیکوتین از طریق سلول های غشایی پوست و سر مستقیما وارد جریان خون می شود. سیگاری هایی که از برچسب های نیکوتین استفاده می کنند به راحتی ممکن است دچار اوردوز و مرگ شوند خواص شیمیایی نیکوتین نیکوتین ، از کربن ، هیدروژن و اکسیژن تشکیل یافته است. در آب حل میشود و برای استخراج آن از گیاه تنباکو ، کافی است که تنباکوی تکه شده را برای دوازده ساعت در لیوان آب قرار دهید. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
متخصصان درباره اینکه چرا هنگام خواب دستها دچار بیحسی و خواب رفتگی میشود، پیشنهاداتی را ارائه دادهاند. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها: ادامه مطلب
هفت اصل پیشگیری از بیماریها
امید است با رعایت موارد فوق همیشه سالم و تندرست باشید.
موضوعات مرتبط: طب سنتی، بهداشت، بیماری و واکسن، ، برچسبها:
 آبله مرغان بیماری عفونی شایع دوران كودكی است . دوره نهفتگی بیماری (زمان ورود عامل بیماری زا تا زمان بروز علائم)14 تا 21 روز بوده و علائم خفیف و سبكی دارد. برخی از بیماران ممكن است سردرد و تب خفیفی داشته باشند، در حالی كه در اغلب موارد ، علامت خاصی به جز ضایعات پوستی خارش دار دیده نمی شود. ضایعات جلدی بیماری اغلب نقاط بدن را پوشانده و حتی ممكن است در دهان، مقعد یا حتی داخل گوش هم ایجاد شوند. این ضایعات به صورت دانه های كوچك ظاهرشده و خیلی سریع به تاولهای كوچك خارش دار تبدیل می شوند . تا زمانی كه این ضایعات جلدی وجود دارند كودك آلوده بوده و می تواند بیماری را انتقال دهد. در صورتی كه بیمار ضایعات جلدی را به شدت بخاراند جای این ضایعات به صورت فرورفتگی های كوچك در سطح پوست می ماند. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها: ادامه مطلب مولتیپل اسکلروزیس (Multiple sclerosis) یا MS که در انگلیسی disseminated sclerosis و در فرانسوی sclerose enplaques نامیده می شود، نوعی بیماری مزمن و اغلب پیشرونده دستگاه عصبی مرکزی است که با از بین رفتن غشای میلین در برخی از اعصاب مغز و نخاع بصورت تکههای کوچک مشخص میشود. از بین رفتن غلاف میلین باعت اختلال در انتقال پیامهای عصبی است. علت این بیماری ناشناخته است. در بالغین جوان بین 20 تا 40 سال شایعتر بوده و میزان ابتلا در زنان دو برابر مردان است. شرح بیماری M.S از بیماریهای شایع سیستم عصبی مرکزی در انسان و یک بیماری خود ایمنی است. این بیماری به صورت مزمن خود را نشان میدهد. M.S اغلب ، بالغین جوان را مبتلا میسازد و در جنس مؤنث دو تا سه برابر بیشتر رخ میدهد. در M.S میلین راههای عصبی دچار تخریب میشود. مشخصه این بیماری ، متعدد بودن ضایعات از نظر زمانی و مکانی و رخداد علایم به صورت رفت و برگشتی است. یعنی یک علامت عصبی پس از مدتی بهبود یافته و در زمان دیگر همان علامت یا علائم دیگری مجدداً رخ میدهند. علائم هر حمله بهبودی نسبی یافته، ولی ممکن است عودهای مکرر بیماری سبب ناتوانی تدریجی بیمار گردد. دلائل بیماریهنوز علت این بیماری مهلک شناخته نشده است! محققان معتقدند که شاید عوامل ارثی ، تغذیهای و محیطی در آن دخیل باشند. اما نظریههایی برای پیدایش MS ارائه شده است. قابل قبولترین تئوری در مورد علت بیماری M.S را یک مکانیسم خود ایمنی میدانند، به این نحو که یک فاکتور محیطی نظیر عفونتهای ویروسی سبب تحریک سیستم ایمنی بدن و تشکیل آنتی بادی بر علیه میلین بافت عصبی شده، در نتیجه میلین اعصاب از بین رفته و منجر به بروز علائم عصبی میشود.فاکتورهای ژنتیکی در مستعد نمودن فرد جهت ابتلا به این بیماری میتوانند مؤثر باشند. بالاترین شیوع M.S در نژاد سفید پوست میباشد و این بیماری در نژاد زرد و سیاه شیوع کمتری دارد. این بیماری در ساکنین مناطق اطراف ناحیه استوا بندرت دیده میشود، در حالی که با افزایش فاصله از خط استوا و در مناطق معتدله شمالی و جنوبی ، نظیر آمریکا ، کانادا ، اروپای شمالی و استرالیا ، شیوع این بیماری بیشتر میشود. مهاجرت به مناطق با شیوع کم قبل از 15 سالگی خطر ابتلا به بیماری M.S را کاهش میدهد. افرادی که در نیمکره شمالی کره زمین در ماه اردیبهشت به دنیا میآیند با احتمال بیشتری به بیماری مولتیپل اسکلروز مبتلا میشوند. دانشمندان نتوانستهاند ارتباط بین MS و ماه تولد را شرح دهند ولی اینطور تصور مینمایند که این نتایج میتواند با تابش خورشید و مقدار ویتامین D مادر که رشد جنین را تحت تاثیر قرار میدهد مرتبط باشد. چون در نیمکره شمالی در این ماه مقدار تابش خورشید کم است و مقدار کمی از ویتامین D در بدن افراد ساخته میشود. شیوع MSوقوع M.S در دوران کودکی نادر است، اما بعداً به سرعت شیوع آن افزایش مییابد تا در حوالی 30 سالگی به حداکثر میرسد و همچنان شیوع آن تا دهة چهارم عمر بالا میماند و سپس سریعاً کاهش مییابد به طوری که M.S پس از 60 سال ، به ندرت رخ میدهد. به دلیل فاکتورهای هورمونی و سیستم ایمنی بروز بیماری M.S در زنان 2 تا3 برابر مردان است. معمولاً M.S در طبقات اجتماعی- اقتصادی بالا بیشتر دیده میشود.علائم بالینی بیماریدر ابتدا بیمار تقریبا" هیچگونه علائم پزشکی ندارد، اما پس از گذشت چند سال ، بیماری بروز میکند. علائم عصبی در بیماری M.S به دلیل درگیری قسمتهای مختلف دستگاه عصبی مرکزی (CNS) متنوع میباشد. به خاطر ماهیت بیماری و درگیری قسمتهای مختلف سیستم عصبی و نیز دخالت عوامل جغرافیایی در چگونگی تظاهر بیماری ، علائم و بویژه اولین علامت شروع بیماری متنوع و شدت آن نیز متغیر خواهد بود، بنابراین در بیماری M.S هیچگاه یک فرم کلاسیک و ثابت و مشخص نمیتوان یافت. چون در M.S عصب بینایی ، ساقه مغز ، مخچه و نخاع بیشتر درگیر میشوند، تظاهرات بالینی ناشی از ضایعات در این قسمتها میباشد.شایعترین علائم در شروع بیماری عبارتند از: ضعف دستگاه حرکتی ، احساس درد سوزنی ، اختلال در دید ، کاهش یا تاری دید ناگهانی در یک چشم (نوریت اپتیک) ، دوبینی ، حرکت غیرارادی چشم ، اختلال در فهم کلمات ، لرزش ، اختلال در حسهای عمقی و از دست دادن تعادل ، فلج قسمتی از اندام تحتانی و تغییر در پاسخهای عاطفی ، احساس گرفتگی و گزگز یا عدم تعادل یک اندام ، اختلال عملکرد مثانه به صورت فوریت یا تأخیر در شروع ادرار. این علایم غالبا گذرا بوده و طی چند روز تا چند هفته از بین میروند، ولی با گذشت زمان این علائم ممکن است مستقر و ثابت شده و بیمار گاهی دچار مشکلات گفتاری ، شناختی و خلقی و حافظهای میگردد. پیشرفت حاد و سریع در این بیماری به ندرت دیده میشود و در بیشتر مبتلایان سیر بیماری خوش خیم بوده و علائم آنقدر خفیف هستند که حتی به پزشک هم مراجعه نمیکنند. سیر و تحولات بیماریبیماری MS در مرحله اولیه عود با بهبودی کامل یا تقریبا کامل همراه است.بین نخستین حمله و بروز علائم عصبی بعدی ممکن است ماهها تا سالها فاصله وجود داشته باشد، پس از گذشتن این دوره علائم جدیدی بروز مینماید و یا علائم قبلی عود کرده، پیشرفت مینماید. احتمال عود بیماری پس از عفونت و در زنان حدودا در سه ماه اول پس از زایمان بیشتر است. در بعضی بیماران با گذشت زمان و پس از چندین حمله عود و بهبودی ناقص ، بیمار تدریجاً دچار ضعف حرکتی اندامها ، سفتی عضلانی ، اختلال حسی ، عدم تعادل در راه رفتن و مشکلات ادراری ممکن است به درجات مختلفی ناتوان گردد. معمولا" بیمار تا حدود 30 سال پس از شروع بیماری زنده میماند و عده کمی در همان ابتدا تلف میشوند.سیر این بیماری اشکال متعددی دارد و اغلب بیماران دچار حملات تشدید و تخفیف علائم شده و بین حملات هیچ علامتی ندارند. عده دیگری دچار نوع مزمن و پیشرونده مولتیپل اسکلروز شده و با گذشت زمان بر شدت علائم آنها افزوده میشود. بر این اساس بیماری M.S دارای سه نوع سیر است که عبارتند از: 1- عود کننده- بهبود یابنده که در این حالت در بین حملات پیشرفتی در بیماری رخ نمیدهد، 2- پیشرونده ثانویه: که با پیشرفت تدریجی پس از یک دوره عود و بهبود اولیه مشخص میگردد و 3- پیشرونده اولیه که در آن ناتوانی از آغاز به صورت تدریجی پیشرفت مینماید. روشهای تشخیص بیماریممکن است در شروع بیماری M.S ، تشخیص نامشخص باشد اما به تدریج که میلین اعصاب از بین میرود و یا بیماری عود میکند، تشخیص بیماری کامل میشود. از بین رفتن و تحلیل رفتن مغز با MRI قابل تشخیص است. علت اصلی به تأخیر افتادن تشخیص ، دوره پنهانی طولانی بیماری است که حدود 1 تا 10 سال یا بیشتر طول میکشد.تشخیص بیماری M.S بر اساس علائم بالینی و سیر بیماری و وجود سابقه تشدید و تخفیف علائم ، یافتههای معاینه عصبی و بررسیهای آزمایشگاهی نظیر بررسی مایع مغزی نخاعی ، پتانسیلهای فراخوانده بینایی (VEP) و تصویرنگاری سیستم عصبی مرکزی با MRI انجام میشود. در مبتلایان به M.S بررسی الکتروفورز پروتئینهای مایع مغزی نخاعی (CSF) نشان دهندة وجود نوارهای مشخص در منطقه ایمونوگلوبولینی IgG تحت نام نوارهای اولیگوکلونال باند است. پتانسیل فراخوانده بینایی (VEP) طولانی میشود و ام.آر.آی (MRI) ضایعات مربوط به آسیب میلین را در مغز ، ساقه مغز ، مخچه و یا نخاع که به صورت ضایعات گرد با حدود مشخص با اندازة از چند میلیمتر تا چند سانتیمتر میباشند را نشان میدهد. درمان M.Sبا وجود مطالعات و پژوهشهای مدرن ، هنوز علت واقعی بیماری مشخص نشده و در نتیجه هنوز یک درمان قطعی برای این بیماری وجود ندارد. ولی با تدوین و پیگیری یک برنامه درمانی خاص و استفاده از دارو درمانیهای جدید و تکنیکهای توانبخشی میتوان علائم بیماری را تسکین داد, پیشرفت آن را کندتر کرد، با حمایت وضعیت کنونی توانائیهای شخص را حفظ نموده و ارتقاء بخشید.درمان دارویی
ورزش و فیزیوتراپیورزش و درمان فیزیکی در درمان این بیماران نقش مهمی دارند. تحرک جسمی ، ورزشهای هماهنگ و انبساط عضلات به تقویت نیروی عضلانی در بیماران MS کمک میکند. مبتلایان به M.S بایستی بر اساس تواناییهای خویش یک برنامه ورزشی مناسب انتخاب کنند. از آنجا که خستگی سبب تشدید حملات و علائم بیماری میشود، بنابراین بایستی ورزشهای سبکتر انتخاب شود و از محیط گرم اجتناب شود.پیشگیری از پیشرفت MSاکثر افراد مبتلا به MS زندگی طبیعی ، کامل و فعالی با کمک روشهای درمانی و حمایتهای اجتماعی و خانوادگی خواهند داشت. شناسایی و کنترل به موقع علائم بیماری از شدت و سرعت پیشرفت آنها میکاهد. در ضمن حمایتهای اجتماعی و خانوادگی صحیح و مناسب از بیمار MS در تخفیف علائم و عوارض ناشی از بیماری و حفظ تواناییهای فرد در سطح مطلوب بسیار موثر هستند و یک خانواده خوب هرگز اجازه نمیدهد بیمارش تسلیم MS شود، در عین حال با توجه و حمایت بیش از حد ، توانایی او را محدود نخواهد کرد.تا جایی که ممکن است باید از استرسهای عاطفی و جسمی و قرار گرفتن در گرما پرهیز کرد زیرا افزایش درجه حرارت بدن ، خستگی و استرس سبب تشدید گذرای علائم میشوند. باعث بدتر شدن علائم می شود. رژیم غذایی صحیح و متعادل نقش مثبتی در جلوگیری از پیشرفت M.S دارد. بیمار مبتلا به M.S بهتر است از رژیم با چربی حیوانی کم و دارای چربیهای غیراشباع و روغنهای گیاهی و رژیم حاوی اسید لینولئیک استفاده کنند. بیماری ms و فعالیتهای روزمرهفعالیتهای شغلی و ادامه تحصیلات در M.Sبستگی به تواناییهای جسمی و ذهنی بیمار دارد. از آنجا که فعالیت فیزیکی شدید و خستگی مفرط و نیز استرسهای روحی میتواند در تشدید علائم مؤثر باشند، بیمار باید یک برنامه کاری منظم داشته باشد.ازدواج و بیماری M.Sمبتلایان به M.S خصوصاً انواع خوش خیم آن و مواردی که ناتواناییهای حرکتی- تعادلی بارزی نداشته باشد میتوانند جهت تشکیل خانواده و ازدواج اقدام نمایند.حاملگی ، شیردهی و M.Sاز آنجا که M.S بطور شایع در سنین 20 تا 40 سالگی و بیشتر در زنان رخ میدهند. این سوال که آیا حاملگی بر روی سیر بیماری M.S اثر دارد، اهمیت مییابد. در این مورد باید گفت که خطر وقوع حمله M.S در طی 9 ماه حاملگی کمتر است. حاملگی بر سیر بیماری M.S معمولاً تأثیری نداشته ولی میزان عود در سه ماه نخست پس از زایمان شایعتر است. شیردهی ، در صورتی که بیمار از اینترفرون یا داروهای سرکوب کننده ایمنی استفاده نکند، بلامانع میباشد.نقش حمایتهای روحی در بیماران M.Sاز آنجایی که بیماری M.S یک بیماری مزمن با سیر غیر قابل پیش بینی است، بیمار نیاز به حمایتهای روحی- روانی از طرف همسر ، خانواده ، دوستان و اجتماع میباشد. فرد مبتلا به M.S باید بداند که با انطباق با بیماری و سازگاری با شرایط جسمی میتواند همچنان فرد مؤثر و کارآمدی باشد. از آنجا که استرسهای روحی در شروع و تشدید علائم نقش بسیار قوی دارند، خود بیمار و خانواده او بایستی از این نظر پیشگیریهای لازم را تا آنجا که ممکن است به عمل آورند.موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
طبق آمار بدست آمده شایع ترین خونریزی خود بخودی بعد از خونریزی قاعدگی در انسان، خون دماغ می باشد. به طور میانگین از هر 10 نفر یک نفر سابقه خون ریزی شدید از بینی را تجربه کرده است.
 اهمیت خون دماغ به عوامل زمینه ساز آن مربوط می شود.در وقع خون دماغ یک علامت است از وقایعی که درون بدن اتفاق افتاده و سلامت را تهدید می کند.  خون دماغ شدن چند دلیل عمده دارد. 1-خشکی مخاط بینی: این نوع خون دماغ بیشتر در کودکان شایع است. با تابش نورمستقیم خورشید به سر، مخاط بینی رطوبت را داز دست داده و ممکن است به خون ورزی از بینی منجر شود.  2- ناهنجاری های ساختمانی: پولیپ ها و سایر اختلالات دیواره های داخلی بینی از علل دیگر خونریزی های بینی محسوب می شوند.در این موارد، فرد علاوه بر خونریزی بینی از مشکلات دیگری چون گرفتگی بینی، تکلم تو دماغی و تنفس مشکل به هنگام خواب رنج می برد. 3-آسیب های خارجی:
شایع ترین علت خونریزی بینی، آسیب بینی است. در ضربه های شدید، امکان دارد شکستگی غضروف یا حتی شکستگی سپتوم بینی رخ دخد و در ضربه های خفیف همچون دستکاری های ساده بینی نیز با آسیبی که به مخاط بینی وارد می شود، خونریزی رخ می دهد. نکته ی مهم اینجاست که خونریزی های ناشی از ضربه و آسیب دیدگی، دیر بند می آیند و فرد را بسیار آزار می دهند.  4-فشار خون بالا: دردسر ساز ترین خونریزی بینی، رمانی است که به دنبال بالا رفتن ناگهانی فشار خون در افراد مستعد رخ می دهد. این نوع خونریزی معمولا در پشت مخاط بینی ایجاد می شود و به این صورت است که علاوه بر مقداری خون که از بینی خارج می شود، فرد احساس می کند که حجم عظیمی از خون مدام وارد حلقش می شود و حالت بسیار نا خوشایندی به وی دست می دهد. خطر این نوع خون ریزی بسیار زیاد است چرا که هم کنترل آنها بسیار مشکل و نیاز مند اقدامات ارژانسی و تخصصی پزشکی است و هم خطر شوک ناشی از خونریزی و افت شریع فشار خون در کمین فرد است.  5-دارو ها: کسانی که وارفارین، آسپیرین، کلوپید گرل و بروفن به مقدار زیاد مصرف می کنند باید بدانند این دارو ها با کاهش خاصیت انعقاد پذیری خون می توانند رمینه ساز بروز خونریزی های بسیار شدید از راه بینی و سایر مخاط های بدن شوند.  در تمامی این حالت ها باید با انگشت شصت و سبابه بخش غضروفی شکل بینی را محکم فشار داده و چنانچه خونریزی شدید باشد باید سریع ابه پزشک مراجعه کرد.  موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
سیاتیک، نام یک عصب است. این عصب طولانیترین عصب داخل بدن شماست که از لگن تا انتهای پا ادامه دارد و در طول مسیر خود به شاخههای متعددی تقسیم میشود.
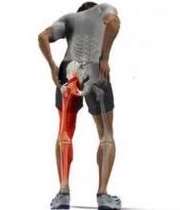 هر گونه فشار بر روی این عصب میتواند باعث ایجاد درد در تمام طول عصب شود. این درد بهطور تدریجی شروع شده و با گذشت زمان افزایش مییابد و در هنگام نشستن، برخاستن، عطسه و یا سرفهکردن نیز بدتر میشود.
علائم
درد سیاتیک می تواند از یک درد خفیف گرفته تا ناتوانی و از کارافتادگی کامل متغیر باشد. احساس خارش، سوزش، بیحسی و ضعف عضلانی نیز وجود دارد.
علل
- فتق دیسک بین مهرهای یا بیرونزدگی دیسک بین مهرهای : دیسکهای بین مهرهای، صفحاتی از جنس غضروف هستند که مهرهها را از هم جدا میکنند. دیسکهای سالم، ستون مهرهها را انعطافپذیر نگه داشته و مهرهها بهراحتی بر روی هم می لغزند. با افزایش سن، این دیسکها شروع به تحلیل رفتن میکنند و خشک می شوند. این مسئله موجب بیرون راندهشدن دیسک از محل خود (فتق) و فشار بر روی ریشه عصبی میشود. - تنگی ستون مهرهها در قسمت کمر - بیماری اسپوندیلولیستزی - نشانگان پیریفورمیس : اسپاسم عضله ای که در نزدیکی عصب سیاتیک قرار دارد، باعث فشار بر عصب میشود. - تومورهای عصب سیاتیک - تصادفات رانندگی و یا ضربه دیدن ستون مهرهها استراحت به مدت یک تا چند روز سبب بهبودی نسبی بیماری میشود. ولی استراحت به مدت طولانی، علائم را بدتر خواهد کرد
عوامل خطر - سن : تحلیل دیسکهای بین مهرهای کمری از سن 30 سالگی شروع میشود. تنگیهای ستون مهرهای، افراد را در سنین بالاتر از 50 سال درگیر میکنند.
- شغل : افرادی که شغلشان نیاز به چرخش مکرر کمر دارد، آنهایی که بارهای سنگین حمل میکنند و کسانی که بهمدت طولانی رانندگی میکنند.
- فعالیتهای بدنی : افرادی که برای مدت طولانی مینشینند و کم فعالیت هستند.
- عوامل ژنتیکی : دانشمندان دو ژن را شناسایی کردهاند که وجود آنها باعث ابتلا به بیماری سیاتیک می شود.
- بیماری دیابت : بهدلیل آسیب و تخریب اعصاب بدن.
کی باید به پزشک مراجعه کرد؟
- اگر درد شما بیش از شش هفته طول کشید. - اگر درد از ابتدا شدید بود و روزبهروز بدتر شد. - اگر درد به دنبال یک آسیب شدید ایجاد شده است و یا اگر علاوه بر درد، دچار مشکلاتی در اجابت مزاج شدهاید و یا درد با بیحسی و ضعف عضلات کمر یا پا همراه است.
راه های تشخیص
- پزشک در مورد سابقه بیماری سوال خواهد کرد. - معاینه بالینی کامل - بررسی قدرت عضلات و رفلکسها - تصویربرداری
درمان
- استراحت به مدت یک تا چند روز سبب بهبودی نسبی بیماری میشود. ولی استراحت به مدت طولانی، علائم را بدتر خواهد کرد. برای بلند کردن اجسام یا کودک از زمین، هرگز از قسمت کمر خم نشوید، بلکه زانوهای خود را خم کنید و بنشینید و جسم یا کودک را بلند کنید
- کیسه یخ : مقداری یخ در یک حوله تمیز قرار دهید و آن را به مدت حداقل 15 تا 20 دقیقه بر روی ناحیه دردناک قرار دهید. این عمل را روزی 4 مرتبه تکرار کنید. کیسه یخ باعث کاهش التهاب در محل میشود.
- کیسه آب گرم : پس از 48 ساعت از شروع درد، در نواحی آسیبدیده از گرما استفاده کنید. چنانچه درد شما ادامه داشت، بهطور متناوب کیسههای گرم و سرد را بر روی ناحیه مبتلا قرار دهید.
- انجام حرکات کششی: ورزشهای کششی به شما کمک میکنند تا زودتر خوب شوید.
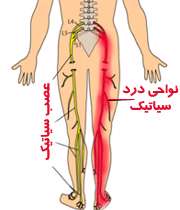 - داروهای ضددرد مثل آسپیرین، استامینوفن و بروفن. ولی استفاده زیاد این داروها، بسیار زیانآور است. این داروها دارای عوارض جانبی نظیر: تهوع، خونریزی معده و یا زخمهای دستگاه گوارشی هستند. پمادهای پیروکسیکام و دیکلوفناک هم مناسب اند.
- فیزیوتراپی : اگر دیسک از جای خود بیرون زده است، فیزیوتراپی در بهبودی آن موثر است. هدف از فیزیوتراپی، کمک به قرارگیری بدن در وضعیت صحیح، تقویت عضلاتی که از کمر شما حمایت میکنند و تقویت انعطافپذیری بدن است.
- ورزشهای معمولی: ورزش موجب آزاد کردن آندورفینها میشود. آندورفینها، واسطههای شیمیایی هستند که از رسیدن پیامهای درد به مغز جلوگیری میکنند.
- اگر درمانهای بالا در طی چند ماه نتوانند درد را کاهش دهند، انجام درمانهای دیگر نظیر: تزریق کورتون به پرده نخاعی و یا انجام عمل جراحی ضرورت پیدا می کند.
پیشگیری
1- ورزش کردن : باید تمرکز، بیشتر روی عضلات شکم و کمر باشد، زیرا این عضلات جهت قرار گرفتن در وضعیت مناسب بدنی ضروری هستند. ورزشهایی نظیر: یوگا، دوچرخههای ثابت و تردمیل؛ به قوی نگاه داشتن این عضلات کمک میکنند. هنگام حمله های حاد سیاتیک عصبی نباید ورزش کرد. در سیاتیک مزمن، ماساژ و تمرین های ورزشی کمک کننده است.
2- درست نشستن: یک صندلی خوب باید بهخوبی از قوس کمری شما حمایت کند. اگر چنین نیست، از یک بالشتک نرم در پشت کمرتان استفاده کنید. برای مدت طولاتی در یک جا ننشینید و در فواصل بین نشستنتان، حتما راه بروید
3- ایستادن، خوابیدن و بلند کردن اجسام به طور صحیح : اگر باید برای مدت زمان طولانی بایستید، بهطور متناوب بر روی یک پایتان تکیه کنید و به پای دیگر استراحت دهید. روی یک تشک نسبتا سفت بخوابید و از بالش جهت حمایت کمرتان استفاده کنید، ولی از بالشهایی که موجب میشوند گردن شما بیش از حد بالا برود به هیچوجه استفاده نکنید. برای بلند کردن اجسام یا کودک از زمین، هرگز از قسمت کمر خم نشوید، بلکه زانوهای خود را خم کنید و بنشینید و جسم یا کودک را بلند کنید. جسم سنگین را نزدیک به بدنتان حمل کنید.
10 حرکت ورزشی برای بهبود درد سیاتیک
1- بخوابید و پاها را خم کنید، زانوها را به هم فشار دهید. با دست ها زانوها را از هم جدا کنید، در حالی که عضله های مقابل مقاومت می کنند. 30 ثانیه این کار را ادامه دهید.
2- بخوابید و پاها را خم کنید. پاها را یکی یکی راست کنید، اما ران ها را موازی هم نگه دارید. هر پا را 30 ثانیه بالا نگه دارید.
3- به پهلو دراز بکشید، باسن کمی خمیده و سمت دردناک رو به بالا باشد. پای دردناک را یک دقیقه عقب و جلو ببرید.
4- روی لبه تخت بنشینید، از عقب به دست ها تکیه دهید. هر پا را به نوبت دراز و خم کنید. این حرکت را 8 بار تکرار کنید.
5- روی صندلی بنشینید. پاها کمی خمیده است، دست ها را روی پاها بگذارید. از کمر به جلو خم شوید و دست ها تا نوک انگشتان پا برود. این حرکت را 4 بار تکرار کنید.
6- روی زمین بنشینید و پاها را دراز کنید. به جلو خم شوید و نوک پاها را لمس کنید. این حرکت را چند بار تکرار کنید.
7- بایستید و پای دردناک را آرام به جلو و عقب ببرید. این حرکت را 5 دقیقه انجام دهید.
8- دست ها را روی باسن بگذارید و سنگینی خود را به روی پای راست بدهید و آن را خم کنید و پای چپ را به سمت چپ دراز کنید. بایستید و حرکت را با پای دیگر تکرار کنید. این حرکت را از هر طرف 8 بار تکرار کنید.
9- بایستید و دست ها را روی باسن بگذارید. از کمر، به جلو و عقب خم شوید. این حرکت را 8 بار تکرار کنید.
10- یک میله افقی را بالای سر قرار دهید. به آرامی بالا تنه را به چپ و راست بچرخانید. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:

آزمايشات تشخيصي
پزشک شما احتمالا نشانه ها و علائم بيماري را بررسي مي کند و معاينه ي فيزيکي را بر روي شما انجام مي دهد. انجام تعدادي از تست هاي تشخيصي نيز ممکن است به دکترتان کمک کند که دليل ناراحتي اصلي تان را تعيين کند. اين تست ها عبارت هستند از: * تست هاي خوني تست هاي خوني مي تواند احتمال ابتلا به برخي بيماري هاي ديگري که ممکن است باعث ظهور نشانه ها و علائمي شبيه به درد شکمي بدون زخم شوند را برطرف نمايد. * آزمايش مدفوع دکترتان ممکن است آزمايش نمونه اي از مدفوع تان را براي پيدا کردن باکتري اي موسوم به هليکوباکترپيلوري(H. pylori) تجويز نمايد، که اين باکتري مي تواند سبب مشکلات شکمي شود. * استفاده از اندوسکوپي براي آزمايش کردن سيستم گوارشي تان در اين روش وسيله اي سبک، قابل انعطاف و نازک به نام آندوسکوپ، از گلوي شما مي گذرد. بنابراين دکتر شما مي تواند مري، شکم و قسمت ابتدايي روده شما(دئودنوم) را ببيند.
معالجات و داروها
درد شکمي بدون زخم که مدت زيادي طول مي کشد و به وسيله تغييرات شيوه زندگي کنترل نمي شود ممکن است به معالجه نياز داشته باشد. نوع درماني که دريافت مي کنيد به علائم و نشانه هاي بيماري تان وابسته است. درمان ممکن است با تجويز دارو و رفتاردرماني ترکيب شود. 
داروها
داروهايي که ممکن است در مديريت نشانه ها و علائم اين درد به شما کمک کنند عبارت هستند از: داروهاي آنتي اسيد. آنتي اسيدها در فرم جامد يا مايع يک درمان عمومي و معمول براي سوء هاضمه هستند. آنتي اسيدها اسيد معده را خنثي مي کنند و آسودگي سريعي را فراهم مي نمايند. داروهايي براي درمان گاز. داروهايي که شامل سايمتيکون ها هستند آرامش را به وسيله از بين بردن گازها فراهم مي کنند. Mylanta و Dimeticon مثال هايي از اين دسته هستند. داروهايي که توليد اسيد را کاهش مي دهند و بلوکرهاي H2 رسپتور ناميده مي شوند. اين داروها يکي از پُر مصرف ترين داروهاي گوارشي هستند که شامل سايميتيدين(Tagamet HB)، فاموتيدين(Pepcid AC)، نيزاتيدين(Axid AR) و رانيتيدين(Zantac 75) هستند. انواع قوي از اين داروها تنها در فرم نسخه اي در دسترس هستند. داروهايي که پمپ هاي اسيدي را بلوکه مي کنند. اين ها داروها، مانع پمپ پروتوني نيز ناميده مي شوند و پمپ هاي اسيدي را که در داخل سلول هاي مخاط دستگاه گوارش، اسيد ترشح مي کنند را بلوکه مي کنند. موانع پمپ پروتوني، ميزان ترشح اسيد را به وسيله ي بلوکه کردن فعاليت اين پمپ هاي کوچک، کاهش مي دهند. موانع پمپ پروتوني شامل لانزوپرازول(Prevacid 24 HR) و امپرازول(Prilosec OTC) هستند. بايد توجه داشته باشيد که اين داروها در فرم نسخه اي در دسترس هستند. داروهايي که اسفنگتر مري را قوي مي کنند. اين داروها کمک مي کند که معده ي شما با سرعت بيشتري خالي بشود و علاوه بر آن به سفت شدن دريچه بين معده و مري کمک مي کند. لذا از اين طريق ناراحتي ناشي از درد قسمت بالاي شکمي را کاهش مي دهد. داروي متوکلوپراميد از اين گروه مي باشد. داروهايي که اسپاسم هاي ماهيچه اي را کنترل مي کنند. داروهاي ضد انقباض ممکن است درد شکمي را به وسيله ي رفع اسپاسم ها در ناحيه روده، تسکين ببخشد. اين داروها شامل دايسيکلومين و هيوسين هستند. داروهاي ضد افسردگي با دوز پايين. داروهاي ضد افسردگي تري سيکليک و داروهايي که به عنوان مهارکننده هاي انتخابي برداشت مجدد سروتونين(SSRIs) شناخته مي شوند در دوز پايين مصرف مي شوند و ممکن است به ممانعت از فعاليت نورون هايي که درد روده اي را کنترل مي کند کمک کند. پزشک تان ممکن است اين داروهاي ضد افسردگي را مانند نورتريپتيلين(Pamelor) و دسيپرامين و(Norpramin) SSRIs مانند سرترالين(Zoloft) را پيشنهاد کند. آنتي بيوتيک ها اگر آزمايشات بر وجود نوعي باکتري معمول که باعث زخم در شکم تان مي شود(موسوم به باکتري Hپيلوري)، دلالت کند، پزشک تان ممکن است به شما مصرف آنتي بيوتيک ها را توصيه کند. علاوه بر اين اگر شما تعداد خيلي زيادي باکتري در روده تان داشته باشيد دکترها ممکن است به شما تعدادي از آنتي بيوتيک ها را توصيه کنند. 
طب جايگزين:
خيلي از افرادي که از اين نوع دردهاي گوارشي رنج مي برند اغلب سراغ مکمل ها و درمان هاي جانشين مي روند تا به آن ها کمک کند. تا کنون ثابت نشده است که هيچ مکملي يا داروي جانشيني براي ريشه کني اين نوع از دردها باشد. اما وقتي که به موازات درمان هاي دارويي و تغيير شيوه ي زندگي از طب جايگزين نيز استفاده شود ممکن است در جهت تخفيف نشانه ها و علائم بيماري تان مفيد باشند. اگر شما علاقه مند به مکمل ها و درمان هاي جانشين هستيد، با پزشک تان در مورد موارد زير صحبت کنيد: مکمل هاي گياهي داروهاي گياهي که بعضي منافع را براي اين درد نشان داده اند شامل: نعناع و روغن زيره، هستند. هيپنوتيزم هيپنوتيزم يک وضعيت عميق از تمرکز است که شما مي توانيد به وسيله ي کار کردن با يک درمانگر ماهر به آن برسيد. بعضي مدارک پيشنهاد مي کند که درمان هيپنوتيزم ممکن است به برطرف کردن نشانه ها و علائم اين درد کمک کند. تکنيک هاي آرام سازي(ريلکسيشن) فعاليت هايي که به آرام سازي شما کمک مي کند ممکن است به شما کمک کند که نشانه ها و علائم اين درد را کنترل کنيد از جمله: مديتيشن، يوگا و ديگر فعاليت هايي که به کاهش استرس کمک مي کند.
موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
نقش تغذیه در التهاب مفاصل بیماریهای روماتیسمی عموماً ناشی از بیماریهای بافت همبند و مفاصل بوده و در اثر تخریب، التهاب، درد و تورم مفاصل ایجاد می شوند. در بسیاری از موارد یک زمینه خود ایمنی در ایجاد آنها دخالت دارد. به این ترتیب که در بدن فرد آنتی ژنهایی(عوامل ایجاد کننده ایمنی که برای مقابله با میکروبها توسط بدن تولید می شود) ایجاد می شوند که به جای مبارزه با عوامل بیماریزا سلولهایی از مفاصل را نابود می کنند. تغییراتی که هم زمان با پیر شدن در بدن اتفاق می افتند(از جمله کاهش پروتئین و مایعات بدن، کاهش تراکم استخوانها و همچنین افزایش نسبت چربی کل بدن) ممکن است در پیدایش و پیشرفت بیماری دخیل باشند. بعضی از اَشکال بیماریهای روماتیسمی می توانند دیگر بافتها مانند پوست و عروق خونی را نیز درگیر سازند. این بیماریها هیچ درمان شناخته شدهای ندارند و معمولاً مزمن هستند، اما گاهی نیز ممکن است به صورت حاد و در مدت زمانی کوتاه یا متوسط تظاهر نمایند. آرتریت مزمن ممکن است با دورههای متغیر بهبودی و یا ناپدید شدن علائم بیماری همراه باشد. گرچه گاهی علائم(بدتر و یا وخیمتر شدن) بیماری بدون هیچ علت مشخصی نیز اتفاق می افتند. آرتریت روماتوئید یکی از بیماریهای روماتیسمی است که مفاصل را ملتهب و آزرده می سازد. واژه آرتریت از کلمه یونانی آرترو (arthro) به معنای مفصل و itis به معنای التهاب تشکیل شده است. آرتریت روماتوئید جوانان حالتی مومن و خودایمن است که در کودکان(اغلب در دخترها) ظاهر می شود و با ایجاد تغییراتی در غشاها و یا ساختمانهای مفصلی، موجب آتروفه(نابود) شدن آنها می شود. استثوآرتریت دیگر بیماری مفصلی است که موجب از بین رفتن بافت مفاصل شده و به طور عمده در افراد مسن اتفاق می افتد. نقرس بیماریی است که در اثر اختلال متابولیسم بازهای پورین و پریمیدین اتفاق می افتد و از مشخصات آن افزایش اوره در ادرار و رسوب کریستالهای اسید اوریک در مفاصل است که منجر به دردناک و ملتهب شدن مفاصل می شود. بر اساس یافتههای مؤسسه آرتریت(AF)، آرتریت از بیماریهایی است که به ناتوانی منجر می شود. به عنوان مثال در کشور امریکا هر سال در حدود 65 میلیون دلار برای درمان این بیماری هزینه می شود. از آنجا که علت شناخته شده یا درمان خاصی برای این بیماریها یافت نشده است، دارودرمانی، فیزیوتراپی، شغل درمانی و تغذیه درمانی نقش مهمی در کنترل علائم این دسته از بیماریها بر عهده دارند. اگر چه رژیمهای غذایی گوناگون و مکمل درمانیهای متعددی برای کنترل بیماریهای روماتیسمی پیشنهاد شدهاند، اما اطلاعات جمعآوری شده علمی، این رژیمها و مکملها را تأیید نمی کنند. التهاب در بیماریهای روماتیسمیالتهاب به عنوان عامل اصلی درد، ناتوان کنندهترین جزء انواع مختلف آرتریت می باشد. روندهای التهابی به طور طبیعی از طریق تجمع مایعات و افزایش سلولها در موضع مربوطه جهت محافظت و ترمیم بافتهایی که در اثر عفونتها، آسیبهای ورزشی، مسمومیت و یا دیگر عوامل آسیب دیدهاند، ایجاد می شوند. معمولاً به محض اینکه عامل ایجاد کننده التهاب رفع می شود، التهاب فروکش می کند. 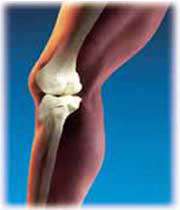 استئوآرتریتاستئوآرتریت(آرتریت دژنراتیو یا بیماری دژنراتیو مفصلی) که طی آن غضروف مفصلی نرم می شود، شایعترین شکل آرتریت می باشد. چاقی، پیری و آنُرمالیهای(غیر طبیعی) مادرزادی ظاهراً عوامل خطر عمده محسوب می شوند. دیگر عوامل خطر شامل چاقی، تراکم استخوان و ژنتیک می باشند. اختلاف عمده میان استثوآرتریت و روماتوئید آرتریت این است که استثوآرتریت سیستماتیک نیست و دارای منشاء خود ایمنی(اتوایمون) نیز نمی باشد، ولی استفاده بیش از حد مفصل، باعث تخریب غضروفی با التهاب غیر قرینه می شود، در حالی که آرتریت روماتوئید یک اختلال خود ایمنی سیستمیک است(تمام بدن را گرفتار می کند) که منجر به التهاب قرینه مفاصل می شود. این بیماری باعث محدودیت توانایی در انجام ورزش شده و در نتیجه مصرف انرژی کاهش می یابد. بسیار مهم است که ورزش به طرز صحیح انجام شود تا باعث ایجاد آسیب یا تشدید استثوآرتریت نشود. ورزشهای آیروبیک بدون فشار(مثل شنا کردن)، نرمش و ورزشهای ملایم به طور کلی در کاهش آسیب مؤثرند. ورزشهایی با فعالیت شدید که موجب فشار شدید و تکراری مفاصل شده و یا بار زیادی را بر آن تحمیل می کنند، باعث افزایش خطر تحلیل غضروف مفصلی می شوند. بنابراین افزایش توان عضلات و تقویت آنها، شکل صحیح حرکات بدنی، انعطافپذیری عمومی و خوش ترکیب بودن عضلات به محافظت از مفاصل در ورزشکاران حرفهای کمک خواهد کرد. تغذیه درمانی:اضافه وزن موجب تحمیل بار اضافی به مفاصل تحمل کننده وزن می شود. مطالعات اپیدمیولوژیک نشان داده است که چاقی و جراحت، هر دو عامل خطر استثوآرتریت هستند.
خطر استئوآرتریت زانو با افزایش BMI (شاخص توده بدنی) افزایش می یابد. کنترل چاقی می تواند بار زانو را کاهش دهد. گاهی اوقات برای افراد دارای اضافه وزن زیاد داروهای کاهنده وزن تجویز می شود، اما کنترل عوارض جانبی این داروها ضروری است که ممکن است گاهی نیز موجب خطر شوند. بهترین روش کاهش وزن، استفاده از یک رژیم غذایی مناسب است که دستیابی و حفظ وزن قابل قبول را میسر سازد. مطالعات تجربی نشان دادهاند که کمبود ویتامین B6 ممکن است، موجب تکامل ضایعات استثوآرتریت شود. باید مداخله تغذیهای دقیق و مشاوره شامل ارزیابی وضعیت تغذیهای بیمار، تعیین منابع مواد معدنی مورد نیاز او و همچنین لحاظ کردن مقادیر کافی از آنها در رژیم غذایی فرد به منظور دستیابی به مقادیر توصیه شده باشد. مکمل فولات و کوبالامین(ویتامین B12) برای درمان استثوآرتریت ناحیه دست آزمایش شده و ضمن هزینه بسیار پایین نتایج به نسبت خوبی نیز داشته و بدون عوارض جانبی بوده است. دوزهای درمانی بالای آنتیاکسیدانهایی از قبیل ویتامینهای E ,C(توکوفوولها)، بتاکاروتن و سلنیم در درمان استثوآرتریت سودمند بودهاند. در بسیاری از بیماران مبتلا به استثوآرتریت مصرف محصولات لبنی و کلسیم کم بوده و مقادیر ویتامین D دریافتی نیز پایین بوده است. پیشرفت استثوآرتریت با سطح سِرُمی پایین ویتامین D همراه است. افزایش دریافت این ویتامین(دست کم در حد DRI یا مقدار دریافت غذایی توصیه شده ) پیشنهاد می شود. درمانهای گیاهی و مکمل درمانیدرمان با داروهایی نظیر گلوکز آمین، روغنهای حاوی سولفات کندروئیتین و برخی داروهای گیاهی، میزان نیاز به داروهای ضدالتهابی غیر استروئیدی از قبیل آسپرین و استامینوفن را کاهش می دهند. با استفاده(حتی کوتاه مدت) از این داروها پیشرفت چشمگیری در بهبود و کاهش تدریجی درد و حساسیت مفاصل، بهبود حرکت(حتی پس از حذف داروها) نشان داده شده است. سولفات کند روئیتین و گلوکزآمین، هر دو داروهایی هستند که غضروف تولید می کنند، اما قدرت تغییر دادن ساختمان غضروف را ندارند. در ضمن مکانیسمهای رفع درد توسط این دو دارو نیز هنوز مشخص نشده است. افرادی که به مصرف صدف نیز آلرژی نیاز دارند، باید از مصرف این داروها خودداری کنند. درمانهای فیزیکی، طب سوزنی و مصرف غذاهای حاوی فلفل تند نیز مؤثرند. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
چرا قبل از ازدواج خونمان را آزمايش مي كنند؟ بعضي از مردم بر اين باورند كه آزمايش خون قبل از ازدواج براي اين است كه ببينند گروه خوني شما و همسرتان سازگار است يا خير. با وجود اين كه سازگاري گروه خوني در صورت حاملگي به شما كمك مي كند، ولي جزو آزمايش هاي معمول قبل از ازدواج نيست زيرا در هر صورت هنگام وقوع حاملگي، گروه خوني كنترل مي شود. ازدواج فردي از يك گروه خوني با فرد ديگري با همان گروه خوني يا هر گروه خوني ديگر، كاملا بلامانع و قابل قبول است. بدفهمي ديگر اين است كه بعضي ها فكر مي كنند آزمايش خون براي اين است كه معلوم شود شما و نامزدتان با يكديگر وابسته نيستيد.
در بيشتر كشورهاي دنيا، آزمايش خون استاندارد قبل از ازدواج شامل بررسي از نظر بيماري هاي سيفليس و سرخجه است. در نقاط اندكي از جهان آزمايش ايدز نيز انجام مي شود. در ايران آزمايش خون قبل از ازدواج براي بررسي ابتلا به سيفليس و تالاسمي (كم خوني) است. چرا خون فقط براي بعضي بيماري ها آزمايش مي شود.
علت اين كه آزمايش سيفليس انجام مي شود اين است كه اگر اين بيماري قبل از ازدواج تشخيص داده شود، فرد مبتلا مي تواند خود را معالجه كند و از انتقال بيماري به همسر خود جلوگيري كند. به علاوه، تشخيص و درمان سيفليس در خانم ها مي تواند از انتقال اين بيماري به جنين و عوارض آن هنگام حاملگي جلوگيري كند. بدين ترتيب، انتقال اين بيماري كنترل مي شود. وقتي اين برنامه در سال هاي 1930 و 1940 در ايالات متحده آغاز شد، سيفليس و ساير بيماري هاي منتقل شونده از راه جنسي به خصوص در شهرهاي بزرگ بسيار شايع بودند. در آن زمان، نگراني بسياري در زمينه پيشرفت اين بيماري در بين مردم وجود داشت. كشف آزمايش خوني كه مي توانست مواجهه قديم يا جديد با اين بيماري را نشان دهد، منجر به برنامه هاي غربالگري گسترده اي شد و براي كساني كه قصد ازدواج داشتند نيز مورد استفاده قرار گرفت. در صورت وجود شواهدي از عفونت، قبل از ازدواج فرد مبتلا درمان مي شود.
با وجود اين كه سرخجه در بالغان يك وضعيت جدي محسوب نمي شود، اما براي جنين در حال رشد بسيار مهم است، به خصوص در 3 ماهه اول. اين بيماري با اختلالات شديد هنگام تولد همراه است. شناخت زناني كه نسبت به اين بيماري ايمني ندارند (يعني قبلا مبتلا نشده اند يا واكسن نزده اند) مي تواند نشان دهد كه به چه كساني بايد قبل از حاملگي واكسن تزريق كرد و از خطرات احتمالي به جنين جلوگيري كرد. اگر خانمي نسبت به اين بيماري ايمني نداشته باشد و قبل از حاملگي هم واكسن نزده باشد، بايد از او بخواهيم به افرادي كه احتمال مي رود اين بيماري را داشته باشند، نزديك نشود. به همين دليل، غربالگري خانم ها از نظر ايمن بودن در مقابل اين بيماري قبل از ازدواج مفيد به نظر مي رسد. البته با وجود واكسيناسيون نوزادان در كشور، امروز كمتر كسي يافت مي شود كه نسبت به اين بيماري مصون نباشد.
تالاسمي يك بيماري ارثي است كه در آن مغز استخوان قادر به ساختن هموگلوبين طبيعي به مقدار كافي نيست و خود انواع مختلفي دارد و در همه افراد به يك شكل بروز نمي كند. تالاسمي انواع مينور و ماژور دارد. نوع ماژور همان حالتي است كه ما آن را تالاسمي نيازمند درمان مي دانيم. فردي كه تالاسمي مينور دارد، به ظاهر سالم است. مشكلي ندارد و مي تواند با يك فرد سالم ازدواج كند. اما مبتلايان به تالاسمي مينور اگر با فردي ازدواج كنند كه او هم تالاسمي مينور دارد، 25 درصد احتمال دارد كه فرزند مبتلا به تالاسمي ماژور به دنيا بياورند. به همين علت است كه قبل از ازدواج آزمايش خون از نظر تالاسمي انجام مي شود.
وقتي آزمايش ها كنار گذاشته مي شوند
به نظر مي رسد هنگامي كه بيماري هاي منتقل شونده از راه جنسي شيوع بيشتري داشت، غربالگري معقول تر به نظر مي رسيد. با اين وجود، مشكل بيماري هاي منتقل شونده از راه جنسي هنوز كاملا حل نشده است و مطالعات صورت گرفته پس از سال 1970 نشان داده اند كه چند مورد جديد از سيفليس با آزمايش خون قبل از ازدواج تشخيص داده شده است.
طبق مطالعه اي در كاليفرنيا، فقط 35 مورد از 300 هزار نفر در سال 1979 آزمايش مثبت داشته اند. يعني در واقع با تقسيم هزينه ها به اين نتيجه مي رسيم كه به ازاي هر فردي كه بيماري او تشخيص داده شده، 240 هزار دلار هزينه شده است!
اين كه چرا بعضي نقاط اين آزمايش را حذف كرده اند؛ ولي در بعضي مناطق همچنان انجام مي شود، اين است كه شيوع بعضي از بيماري ها در بعضي نقاط بالاتر است؛ اما در ساير مناطق اين بيماري ها شيوع چنداني ندارند و انجام آزمايش ها مقرون به صرفه نيست.
معلوم نيست در آينده چه اتفاقي رخ خواهد داد. ممكن است كشورهايي كه اين بيماري ها شيوع كمتري در آنها دارند، كم كم به اين نتيجه برسند كه ديگر نيازي به انجام آزمايش خون قبل از ازدواج ندارند و مانند برخي نقاط اين كار را از حالت معمول خود دربياورند. در كشور ما به علت شيوع نسبتا بيشتر تالاسمي به نظر مي آيد هنوز آزمايش خون قبل از ازدواج ضروري باشد و زماني طولاني لازم است تا اين آزمايش از گردونه آزمايش هاي قبل از ازدواج حذف شود. با اين وجود، هنوز برخي از زوجين به اين آزمايش ها توجه كافي ندارند و جواب آن را جدي نمي گيرند. آنها بايد بدانند كه تولد نوزاد مبتلا به تالاسمي علاوه بر آن كه زندگي خانواده را با اختلال مواجه مي كند، هزينه هاي سنگيني را به شبكه بهداشتي كشور تحميل مي كند؛ هزينه اي كه مي تواند براي بيماري هاي غيرقابل پيشگيري و بهبود سطح بهداشت جامعه صرف شود. در زمينه بيماري هايي چون سيفليس نيز وضعيت به همين صورت است! پس با رعايت توصيه هاي پس از آزمايش خون قبل از ازدواج، زندگي آينده خود را از بيماري هاي قابل پيشگيري ایمن کنید.
موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
آب لیمو مفید برای درمان سنگ كلیه
متخصصان علوم پزشكی در انگلیس توصیه میكنند كه نوشیدن حتی مقدار كمی از آب لیموی تازه به صورت روزانه روشی موثر برای پیشگیری از تشكیل این سنگهای دردناك است. درد سنگ كلیه نه تنها خیلی شدید است، بلكه بسیار هم ترسناك و نگرانكننده است، چون به طور كاملا ناگهانی آغاز میشود. كسانی كه نمیدانند به سنگ كلیه مبتلا هستند، وقتی درد آنها شروع میشود به قدری شدید است كه آنها تصور میكنند در حال مرگ هستند. این سنگها بلورهای بسیار كوچكی به اندازه دانههای شن یا حتی كوچكتر هستند كه در مجاری ادراری تشكیل میشوند و این درد شدید را ایجاد میكنند، اما بسیاری از این بلورها به خودی خود و حتی بدون درمانهای پزشكی از بدن خارج میشوند. وقتی فردی یك بار سابقه ابتلا به سنگ كلیه را داشته باشد، احتمال این كه بار دوم با این مشكل مواجه شود، 50 درصد است و به همین خاطر این افراد بیشتر باید مراقب رژیم غذایی خود باشند و با نوشیدن مایعات زیاد مانع از بازگشت مجدد بیماری شوند. این متخصصان میگویند: یك راه كار ساده، موثر و در عین حال ارزانقیمت برای جلوگیری از تشكیل سنگ كلیه مصرف آب مركبات بویژه آب لیموست كه راهحلی كارآمد و امیدبخش برای این بیماران است. موضوعات مرتبط: بیماری و واکسن، دارو، ، برچسبها:
چه عواملی باعث بروز گاستریت میشوند؟
گاستریت یا ورم معده به حالتی گفته میشود كه در آن معده دچار التهاب یا عفونت خفیف در لایه مخاطی میشود و معمولا به دو حالت ورم معده شدید یا مزمن بروز میكند. گاهی اوقات ممكن است ورم معده در صورت طولانی شدن منجر به زخم سطحی معده شود. چه عواملی باعث بروز گاستریت میشوند؟ كشیدن سیگار، زیادهروی در خوردن بویژه مصرف مواد غذایی كه به سادگی قابل هضم نیستند، ترشح بیش از اندازه اسید معده كه اغلب در نتیجه مصرف نوشیدنیهای الكلی صورت میگیرد، ابتلا به عفونتهای باكتریایی یا عفونتهای ویروسی كه این نوع از ورم معده ممكن است مسری باشد، مصرف زیاد كافئین و مصرف برخی از داروها مانند آسپرین، داروهای ضدالتهابی غیراستروییدی، استرس، رژیم غذایی نامناسب، ابتلا به برخی از بیماریها كه باعث كاهش مقاومت میشوند، خستگی یا كار زیاد و در نهایت وجود باكتری هلیكوباكتر پیلوری در معده همگی میتوانند از عوامل بروز بیماری گاستریت باشند. همچنین گاهی اوقات گاستریت پس از انجام یك عمل جراحی مهم یا یك آسیب روحی، سوختگی یا ابتلا به عفونتهای شدید بروز میكند. برخی از بیماریهای خاص نیز مانند كمخونی شدید، اختلالات دستگاه ایمنی خودكار موجب ابتلا به گاستریت میشود. لازم به ذكر است كه گاهی مصرف برخی از مواد تحریك كننده مانند ادویهها یا غذاهای آلرژیزا نیز میتواند این مشكل را تشدید كند. علایم بیماری گاستریت كدامند؟ شایعترین علائم این بیماری درد شكمی و دل پیچه، سیاه شدن اجابت مزاج در اثر خونریزی گوارشی، احساس سوزش در بالای شكم و گاهی استفراغ، بیاشتهایی، تب، ضعف، تورم شكم، درد تند، مبهم و یا آزاردهنده در قفسه سینه، احساس اسید معده در دهان و ندرتاً اسهال است. گاستریت همچنین با آروغ یا نفخ همراه است. علاوه بر این در گاستریت حاد علائمی چون كوفتگی، احساس پر بودن معده، سر درد، سر گیجه، تشنگی شدید، تنفس تند، كشیدگی شكم، حساس و سفت شدن شكم مشاهده میشود. در گاستریت مزمن ممكن است اختلال در حركت معده و بروز علائمی چون علائم زخم معده بروز كند. چگونه میتوان از ابتلا به گاستریت پیشگیری كرد؟ اگرچه شما همیشه نمیتوانید مانع از بروز عفونت ناشی از باكتری هلیكوباكتر پایلوری شوید اما توصیههای زیر برای كاهش خطر ابتلا به گاستریت مفید هستند. یكی از راههای مهم پیشگیری از بروز این بیماری رعایت كردن حد تعادل در خوردن و آشامیدن است. هوشمندانه غذا بخورید. اگر اغلب اوقات هضم غذا برای شما دشوارست، تعداد وعدههای غذایی را اضافه كرده اما از حجم غذا در هر وعده بكاهید. از مصرف مواد غذایی كه دریافتهاید معده شما را تحریك میكنند مانند غذاهای ادویهدار، مواد خوراكی اسیدی، غذاهای سرخ كرده و یا پرچرب پرهیز كنید. همچنین به خاطر داشته باشید، بویژه كسانی كه مستعد ابتلا به ورم معده هستند نباید وعدههای غذایی را فراموش كنند و باید برای هر روز برنامه غذایی منظمی را دنبال كنند. از مصرف نوشیدنیهای الكلی بپرهیزید چراكه الكل باعث تحریك پذیری و ساییده شدن لایه مخاطی معده شده و در نهایت منجر به التهاب و خونریزی معده میشود. سیگار نكشید. كشیدن سیگار در لایه محافظ معده اختلال ایجاد كرده و معده را مستعد ابتلا به گاستریت و همچنین زخم معده میكند. سیگار در عین حال اسید معده را افزایش میدهد، بهبود معده را به تاخیر میاندازد و یكی از فاكتورهای مهم خطرزا در ابتلا به سرطان معده است. حتیالمقدور از مصرف داروهایی كه معده شما را ناراحت میكند، خودداری كنید. نوع داروی مسكنی كه استفاده میكنید تغییر دهید. اگر برایتان مقدور است از داروهایی چون آسپرین و ایبوبروفن استفاده نكنید. این قبیل داروها می توانند منجر به التهاب معده شده و تحریكات موجود در معده را تشدید كنند. در عوض می توانید از مسكنهای حاوی استامینوفن مصرف كنید. در مورد مصرف داروی مناسب همچنین می توانید با پزشك مشورت كنید تا بهترین راهحل را در اختیار شما قرار دهد. در صورتی كه میدانید چه عواملی میتواند در شما باعث بروز یا تشدید این حالت شود باید آن عامل را حذف كنید كه معمولاً در این صورت ظرف چند روز بهبودی حاصل میشود. راههای درمان بیماری گاستریت كدامند؟ درمان گاستریت بستگی به عامل خاص بروز آن دارد و ممكن است شامل تغییر در نحوه زندگی، مصرف دارو و یا در موارد بسیار نادر انجام جراحی برای درمان بیماری و یا حالت خاصی كه منجر به ورم معده شده است، باشد. تشخیص این بیماری با استفاده از روش آندوسكوپی و دیدن درون معده انجام میگیرد. در این روش یك لوله انعطافپذیر از مری به داخل معده هدایت میشود. به هنگام آندوسكوپی امكان دارد تكه كوچكی از بافت از مخاط معده برداشته شود و برای بررسی به آزمایشگاه فرستاده شود. هدف از استفاده از این روش رفع علایم و حذف دارو یا مادهای است كه باعث ناراحتی معده میشود. در صورت بروز خونریزی زیاد ممكن است نیاز به بستری كردن وجود داشته باشد. برای ناراحتی و درد خفیف میتوان از داروهای خنثیكننده اسید یا استامینوفن استفاده كرد اما از آسپیرین استفاده نكنید. امكان دارد سایر داروها مثل داروهای بهبود دهنده زخم نیز تجویز شوند. در روز اول حمله ورم معده غذاهای جامد نخورید. مرتباً مایعات و ترجیحاً شیر یا آب بنوشید. تدریجاً رژیم غذایی عادی خود را از سر گیرید، اما از غذاهای داغ و پر ادویه، الكل، قهوه و غذاهای اسیدی پرهیز كنید تا زمانی كه علایم كاملاً برطرف شوند. در پایان به خاطر داشته باشید كه مشكلات گوارشی از بهم خوردگی ساده معده گرفته تا سرطان معده می توانند به دلایل بسیاری از جمله شكل زندگی كه ما انتخاب میكنیم و برایمان قابل كنترل است، بروز كنند. در مجموع باید دستگاه گوارش را سالم نگه داشت كه در این زمینه میتوان از توصیههای پزشكان كمك گرفت. مهمترین توصیههایی كه میتواند شما را در این زمینه یاری دهد داشتن عادات تغذیهای مناسب، نگه داشتن وزن در حالت سالم و طبیعی، ورزش كردن به اندازه كافی و البته كنترل كردن استرس و فشارهای روانی روزانه است. درمانهای اختصاصی گاستریت حاد درمان اختصاصی گاستریت مزمن مراقبت پرستاری بیماری زخم پپتیک ( PUD ) شامل زخم معده ( GU ) و زخم دئودنوم ( DU ) میشود . عوامل مستعد کننده زخم معده پاتوفیزیولوژی زخم معده انواع زخم معده 1- زخم ناشی از استرس : عبارت است از زخم حاد معده و دئودنوم که به دنبال موقعیتهای استرسآور فیزیولوژیکی مانند سوختگی ، عفونت شدید خون و صدمات متعدد جسمانی از 24 الی 72 ساعت بعد از حادثه به وجود میآید و با بهبود بیمار ، ضایعات ترمیم میشود . موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
تعدادی از موارد در اثر مشكلات زير ايجاد ميشوند:
موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
شایعترین علت آن گیر افتادن اعصاب دست است. اعصاب دست در قسمتهای مختلفی گیر می افتند. شایعترین محل گیر افتادگی در مچ دست است. سه عصب مدیان، اولنا و رادیال مسئول حس و حرکت دست می باشند. عصب مدیان از وسط مچ عبور می کند تا به انگشتان برسد. این قسمت به شکل تونل است و به آن تونل کارپ می گویند. اگر در این تونل به علتی بر روی عصب فشار وارد شود علایمی مثل گزگز و مور مور دستها، سوزش و درد ایجاد می شود و انگشتان خواب رفتگی پیدا می کنند. این حالت ابتدا در شب و ابتدای صبح بیشتر است اما بتدریج با پیشرفت بیماری در روزها نیز خواب رفتگی دیده میشود.
با پیشرفته تر شدن بیماری قدرت انگشتان کمتر شده و عضلات دست لاغر می شوند. عوامل مختلفی در ایجاد این حالت دخالت دارند. حرکات تکراری دست از علل شایع است مثلا افرادی که قالی بافی می کنند به احتمال بیشتری به این حالت مبتلا می شوند. تغییرات هورمونی در طی حاملگی و یائسگی نیز باعث سندرم تونل کارپ می شوند. بیماریهائی مثل دیابت، کم کاری تیروئید، لوپوس و رماتیسم مفصلی باعث بیشتر شدن احتمال سندرم تونل کارپ می شوند. گاهی علایم باعث بیدار شدن فرد از خواب شده و حرکت دادن دستها باعث تخفیف علایم میگردد. درد بیمار ممکن است به ساعد بازو و شانه نیز بکشد.
● تشخیص سندرم تونل کارپ تشخیص این بیماری توسط شرح حال بیمار معاینه فیزیکی و تستهای الکترودیاگنوز ( نوار عصب و عضله) انجام می شود.
● درمان ۱) عدم انجام حرکات تکراری تا حد امکان باید از انجام حرکات تکراری خود داری شود. استفاده از وسایلی که حالت لرزشی به دستها می دهند علایم و بیماری را بدتر میکند. ۲) تصحیح وضعیت مچ در هنگام کار تصحیح وضعیت نشستن و استفاده از وسایل با طراحی مناسب ضروری است. ۳) استفاده از مچ بند(اسپلینت): استفاده از مچ بند مخصوص در سه ماه اول پس از شروع علایم و همچنـین در خانمهای حامله بسیار موثر است. زاویه اسپلینت باید تنظیم شود. اغلب اسپلینتهای ساخته شده در بازار زاویه مناسبی ندارند و حتی باعث بدتر شدن علایم می شوند. مچ بند باید حتمآ در شب پوشیده شود. بهتر است در طی روز نیز از مچ بند استفاده کرد. ۴) استفاده از داروها: برخی داروها در درمان این حالت موثر می باشند. ۵) تزریق کورتیکو استروئید ۶) مدالیتی ها استفاده از اولتراسوند و لیزر میتواند به بهبود بیماری کمک نماید.
● جراحی: اگر بیمار به درمانهای غیر جراحی پاسخ مناسبی ندهد یا اگر در نوار عصب و عضله علایم درگیری شدید عصب دیده شود یا عضلات تحلیل رفته باشد یا دستها ضعیف شده باشند جراحی توصیه می گردد. عوارض جراحی شامل ایجاد زخم بدشکل، آسیب به اعصاب پوستی و چسبندگی تاندونها است. لذا یک دوره کار درمانی پس از جراحی برای کاهش تورم و حفظ حرکات انگشتان همراه با چهار هفته استفاده از مچ بند ضروری است. عوارض ناشایعتر پس از جراحی شامل عفونت، آسیب شریانی، سفتی مفصل و . . . است. برخی از بیماران از باقی ماندن علایم پس از جراحی شکایت دارند. عدم تشخیص صحیح علت عمده باقی ماندن علایم پس از جراحی است .
منبع:salamatnews.com
موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها:
تغییر شیوه زندگی تنها راه درمان کبد چرب است.

ناصر ابراهیمی دریانی متخصص گوارش و کبد در گفتگو با خبرنگار کلينيک باشگاه خبرنگاران گفت: کبد چرب بیماری است که در اثر رسوب چربی در کبد ایجاد می شود. وی اظهار داشت: این بیماری روند پیشرفت سه مرحله ای دارد. در مرحله اول تنها تجمع چربی در کبد است. اگر این مرحله پیشرفت کند باعث التهاباتی در کبد می شود. وی افزود: در مرحله نشر بیمار مبتلا به سیروز کبدی می شود و اگر جدی گرفته نشود کبد از کار می افتد. وی با بیان اینکه سیروز کبدی مرحله ای است که با آب آوردن شکم و ورم در پاها همراه است گفت: این مرحله منجر به از کار افتادگی کبد و تعویض آن با کبد دیگر می شود. ابراهیمی خاطر نشان کرد: سندرم متابولیک (دیابت – فشار و چربی خون بالا) از شایع ترین علت های این بیماری است. وی اضافه کرد: 70 درصد کسانی که دچار کبد چرب هستند. چاق هستند و از آن جایی که 30درصد نوجوانان دچار افزایش وزن هستند. باید منتظر پیشرفت سریع این بیماری در آینده بود. این متخصص گوارش تصریح کرد: این بیماری بدون هیچ علامت و دردی است و تمام افرادی که چاق هستند باید با دادن آزمایش آنزیم های کبدیشان را تعیین کنند. دکتر ابراهیمی دریانی اضافه کرد: افراد مبتلا به این بیماری باید به شدت مراقب تنگ شدن عروق قلب و مغز خود باشند. بسیاری از این افراد دچار سکته قلبی و مغزی می شوند. وی با اشاره به اینکه این بیماری داروی بخصوصی ندارد و تنها راه درمان آن تغییر شیوه زندگی است. اضافه کرد: با کاهش غذای روزانه و مصرف فست فودها که خود دلیل اصلی چاقی هستند می تواند از پیشرفت این بیماری جلوگیری کرد. ابراهیمی گفت: افراد مبتلا به کبد چرب با ورزش روزانه می توانند بیماری خود را کنترل کنند. وی یادآوری شد: داروها نمی توانند باعث بهبود این بیماری شوند وفقط از پیشرفت آن جلوگیری می کنند و تنها با تغییر شیوه زندگی می توان باعث بهبود این بیماری شد. وی اضافه کرد: مصرف سیگار و مشروبات الکی باعث پیشرفت چند برابر این بیماری می شود. خسرونیا در رابطه با این موضوع گفت: کبد چرب به تازگی شیوع فراوانی پیدا کرده و هموطنان زیادی به این بیماری مبتلا شده اند. وی با بیان اینکه افراد چاق زودتر در افراد لاغر به این بیماری مبتلا می شوند امروز این افراد اگر اقدام به درمان نکنند ممکن است به بیماری بسیروزو سرطان کبد مبتلا شوند. موضوعات مرتبط: بهداشت، بیماری و واکسن، ، برچسبها: |
|
| [ فالب وبلاگ : وبلاگ اسکین ] [ Weblog Themes By : weblog skin ] |

 آمار
وب سایت:
آمار
وب سایت:


